2026年度の診療報酬改定では、本体部分が+3.09%と30年ぶりの大幅なプラス改定となりました。近年の物価高騰や深刻な人手不足を背景に、訪問看護ステーションにとっても報酬増収や賃上げの好機となる一方、算定要件の複雑化など対応が求められる変化も少なくありません。
本記事では、改定の全体像から訪問看護への具体的影響、そして今すぐ準備すべき実務対応まで、管理者が押さえるべきポイントを徹底解説します。
あわせて介護報酬も2026年度に改定されています。詳しくは「【2026年度】介護報酬改定はどうなる?賃上げ幅や施行時期は?事業所の対応などを詳しく解説!」をご覧ください。
診療報酬改定が訪問看護にもたらすメリット・デメリットとは
今回の診療報酬改定が訪問看護にもたらすメリットとデメリットを確認しておきましょう。
メリットと言えるのは、以下の三項目ではないかと考えられます。
メリット
➀医療的ケアの評価が高まる可能性
在宅酸素、人口呼吸器の使用や、ガン末期などで医療依存度が高い利用者が重点的に評価される傾向があります。
②ICTの活用や多職種連携に関する加算が拡充
訪問看護記録の電子化、オンラインによるカンファレンスなど、現場の業務効率化につながる仕組みが評価されるようになります。
➂在宅医療推進の流れで訪問看護の役割が強化
厚生労働省の医療に関する方針である「病院から在宅へ」が継続しているために、訪問看護の必要性がさらに高まっています。
デメリット
デメリットとなるかも知れない点も確認しましょう。
➀算定要件が複雑化し、事務負担が増す
新しい加算の算定要件の確認作業、記録類の整備、算定漏れ防止などが、管理者の負担となりかねません。
②基本報酬の抑制傾向が見られる
医療費全体の抑制政策が続く中で、基本報酬の微減または据え置きとなることが多く、複数の加算が取れないと事業所の収益が下がることもあります。
➂人員基準や研修要件が強化される場合がある
職員教育や体制整備に時間とコストがかかる傾向が覗えます。
今回の改定ではこうしたメリット・デメリットがあることを理解しておきましょう。次項では今回の改定内容をより詳しく解説していきます。
【最新動向】2026年度診療報酬改定率は+3.09%に
2026年度(令和8年度)の診療報酬改定において、本体部分の改定率が+3.09%(令和8年度及び令和9年度の2年度平均)と決定されました。この改定率は1994年度以来、約30年ぶりの高水準となる大幅なプラス改定です。2026年6月から施行されます。
この歴史的改定率の背景には、近年の物価高・賃金上昇に医療機関が追い付かず経営難に陥ったり、人手不足が深刻化していたりすることなどが要因として挙げられます。こうした人手不足を解消するために今回の大幅な引き上げが実施されました。
なお、一度に診療報酬を3.09%引き上げるのではなく、今後も段階的な物価・賃金の上昇が予想されるため以下のような2段階に分けて引き上げが実施されます。(3.09%は全体の平均のため注意しましょう。)
2026年度にプラス2.41%引き上げ
2027年度にプラス3.77%引き上げ

改定率の内訳
上記の厚生労働省の資料にも説明があるように、+3.09%の内訳は以下の通りです。
| 3.09%の内訳 | 賃上げ分 | +1.79% |
|---|---|---|
| 物価高騰対応分 | +0.76% | |
| 食費・光熱費・水道代分 | +0.09% | |
| 令和6年度診療報酬改定以降の経営環境の悪化を踏まえた緊急対応分 | +0.44% | |
| 効率化・適正化による調整分 | -0.15% | |
| 1~5を除く改定分 | +0.25% | |
この配分から、改定の半分以上が人件費(賃上げ)対応に充てられていることが分かります。次になぜ今回の診療報酬の大幅な引き上げが実施されたのか、背景を見てみましょう。
診療報酬を大幅に引き上げた背景
2026年度から施行される診療報酬改定では以下のような理由から大幅に改定率が高まりました。
現状、半数の医療機関が深刻な経営難に陥っている
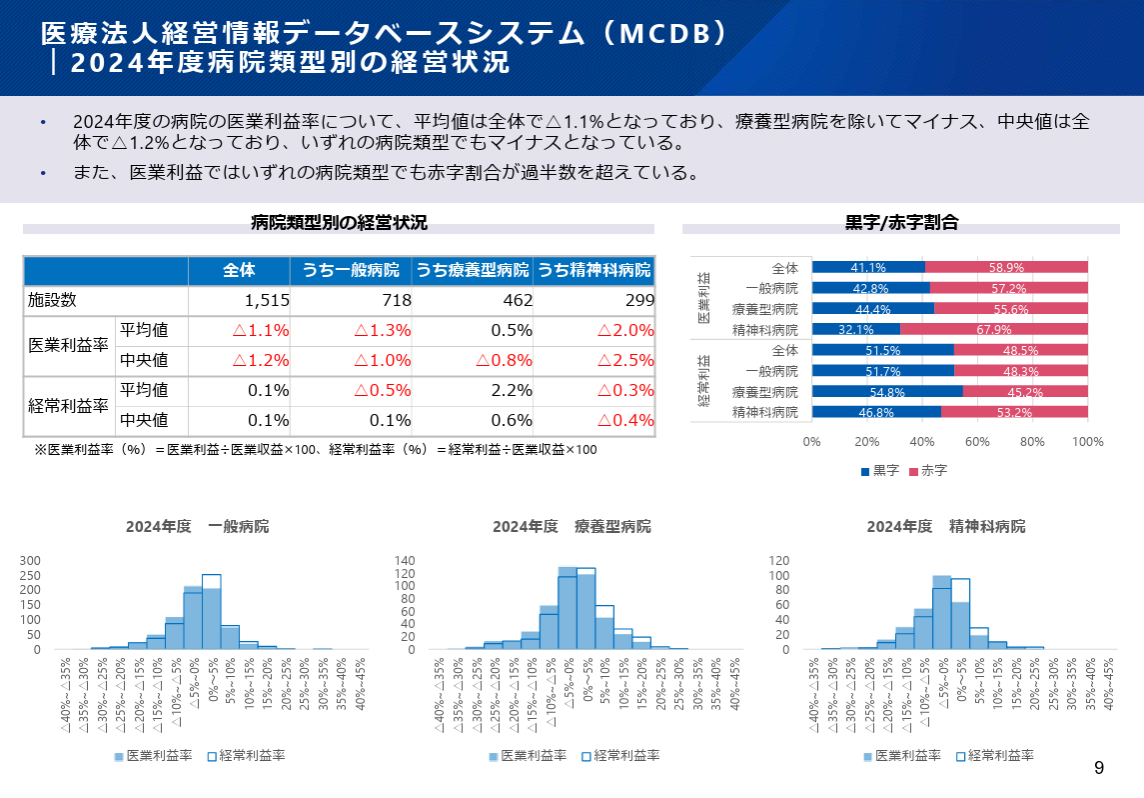
まず政府が大幅なプラス改定に踏み切った背景として、医療機関の経営環境が著しく悪化していることが原因だと考えられています。厚生労働省の調査によると2024年度において、約1,500件の医療施設においてのその48.5%が赤字経営となっています。特に精神科病院や人口少数地域型の病院では半数以上が赤字経営となっているなど危機的状況が報告されています。
赤字経営の要因はさまざまな経費コストの上昇
なぜ、ここまで多くの医療機関が赤字経営となっているのでしょうか。原因としては近年の物価高騰によるものだと考えられています。特に以下のような経営を維持するための費用は現在も上昇しています。
- 水道光熱費
- 医療材料費の上昇
- 食材料費の値上がり
多くの医療機関では診療報酬に基づいた公定価格で経営しているため、一般企業のようにコスト上昇分をサービス価格へ転嫁することができません。そのため診療報酬の水準が以前のまま据え置かれていた場合には、経費全般のコストだけ上がって利益が確保できず、赤字経営となってしまっているのです。
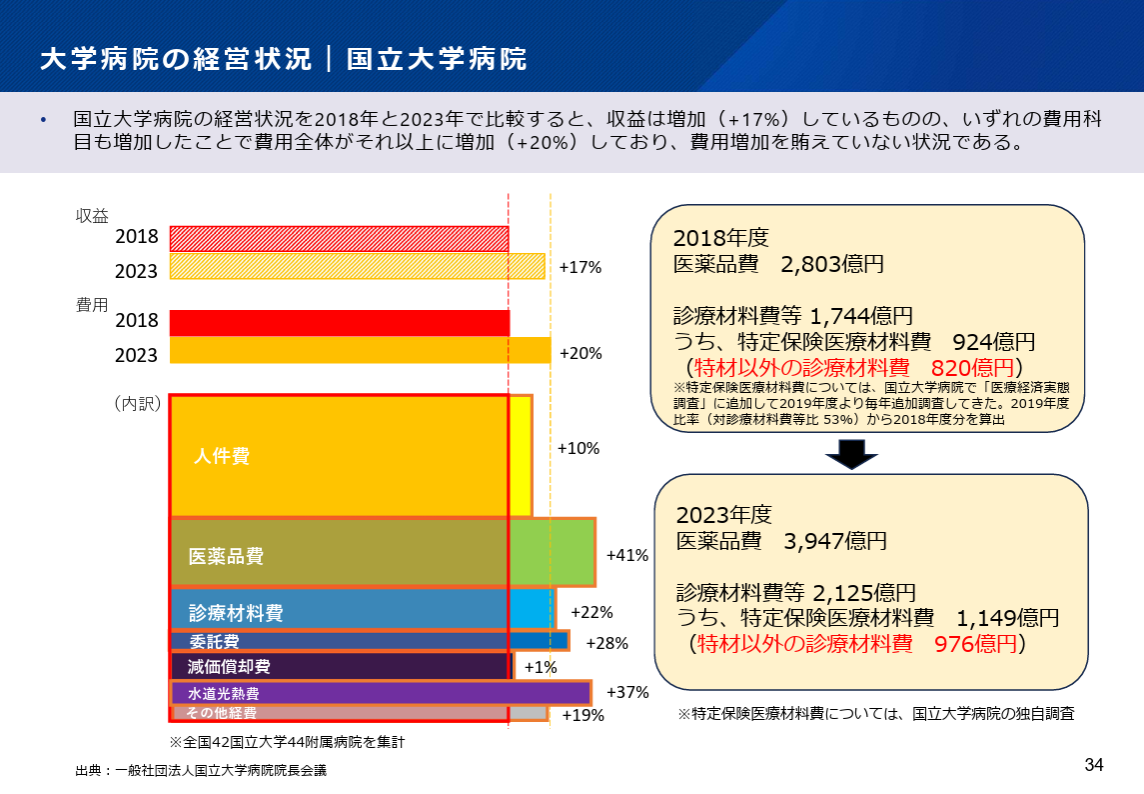
実際、以下の厚生労働省のデータによると、大学病院では2018年~2023年で比較して医療品費+41%や水道光熱費+37%、診療材料費+22%など大幅にコストが伸びています。収益も増加していますが、それ以上にコスト増が大きく決して経営状況は良いとは言えないでしょう。
人件費の上昇圧力が高まっている
さらに、このようなコスト増の状況にあっても人件費を増す必要があります。なぜならば、日本全体で人手不足が深刻化しており、多くの企業が人材確保のために賃金を引き上げているからです。2025年の政府統計によると「1人平均賃金を引き上げた・引き上げる」企業の割合は91.5%と9割以上の企業が賃上げを実施しています。
出典:令和7(2025)年賃金引上げ等の実態に関する調査の概況|厚生労働省
こうした中、医療・介護分野の賃金が据え置かれれば、優秀な人材が他産業へ流出するだけでなくさらに人材不足が深刻化してしまう恐れがあります。厚生労働省の調査では2025年に必要とされる看護師の数は約188万人~202万人でしたが、供給見込みは約175万人~182万人にとどまると予想されています。その結果、最大で約27万人の看護師が不足する恐れがあると考えられています。そのため人件費・賃金アップへの取り組みを行わざるを得ないのです。
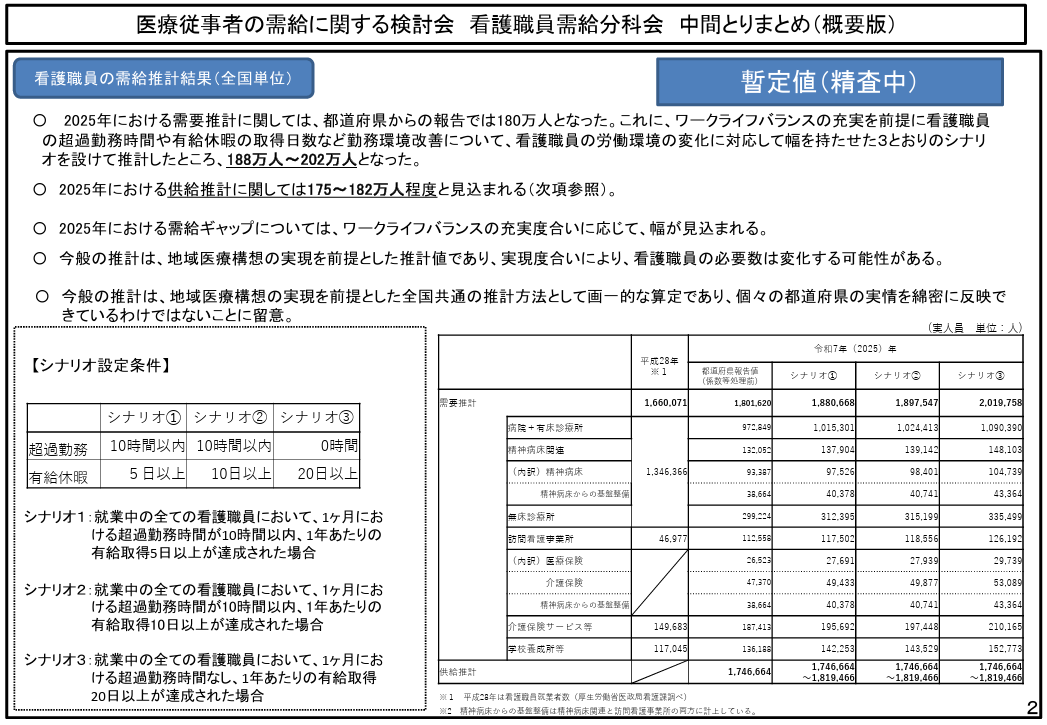
引用:医療従事者の需給に関する検討会 看護職員需給分科会 中間とりまとめ案(概要)|厚生労働省
このように物価高騰・賃金上昇に対応するべく、政府は「医療提供体制の安定確保と幅広い職種の賃上げに直結する対策が急務」と判断し、30年ぶりの診療報酬の大幅改定を決断しました。
訪問看護への影響は?報酬は上がる?下がる?
訪問看護は医療保険と介護保険の両制度にまたがるサービスであり、今回の改定ではそれぞれ異なる影響を受けます。
医療保険の訪問看護は基本的にプラス
医療保険適用の訪問看護では、診療報酬改定の+3.09%をそのまま受けられるため訪問看護ステーションや事業所施設にとっては基本報酬の引き上げで収入が増えるでしょう。例えば以下のような収入増が期待されます。
| 現行:555点(週3日まで)→ 改定後:570点(仮) |
この場合1訪問あたり150円の増収が予想されます。 一月100件の訪問で、15,000円の増収となります。
医療保険の訪問看護は適正化の対象になる可能性がある
一方、介護報酬は別途改定されますが、政府の基本方針では「実態を踏まえた在宅医療・訪問看護関係の評価の適正化」が明記されており、-0.15%とマイナスの改定率となっています。つまり医療保険・介護保険の両者で訪問看護を実施している施設については適正化が図られる可能性もあります。今後この点については注意が必要です。

訪問看護ステーションが注目すべき改定ポイント
上記のように人手不足解消のために全体の改定率は3.09%でしたが、ほかにも賃金上昇を目指した仕組みが実施されます。
訪問看護管理療養費の拡充
近年の人件費や物価高騰への対応として、訪問看護管理療養費が引き上げられます。月初日の評価を充実するほか、2日目以降は「管理療養費1・2の統合」により届出不要となり、訪問日数や単一建物の居住者数による細分化した評価体系へ移行します。
また、重症難病や精神科訪問看護への対応力が高い事業所向けに「機能強化型訪問看護管理療養費4」が新設されます(月初日:9,030円)。常勤看護師4名以上、24時間対応体制、重症者・精神障害者への実績などを満たす事業所が対象となります。
月初日の基本報酬は最大13,760円(機能強化型1)、2日目以降は居住者数と訪問日数の組み合わせで2,010円〜3,010円に細分化されており、自事業所の実態に応じた算定区分を改めて確認しておきましょう。
月初日の訪問
- イ 機能強化型訪問看護管理療養費1:13,230円→13,760円
- ロ 機能強化型訪問看護管理療養費2:10,030円→10,460
- ハ 機能強化型訪問看護管理療養費3:変更なし
- ニ 機能強化型訪問看護管理療養費4:9,030円(新設)
- ホ イからニまで以外の場合:7,670円→7,710円
月の2日目の訪問
- イ 単一建物居住者が20人未満:3,000円→3,010円
- ロ 単一建物居住者が20人以上49人以下
(1)1月当たり訪問日数が15日以下の場合:2,500円→2,510円
(2)1月当たり訪問日数が16日以上24日以下の場合:2,310円(新設)
(3)1月当たり訪問日数が25日以上の場合:2,210円(新設)
- ハ 単一建物居住者が50人以上
(1)1月当たり訪問日数が15日以下の場合:2,410円(新設)
(2)1月当たり訪問日数が16日以上24日以下の場合:2,210円(新設)
ベースアップ評価料の拡充
2024年度改定で新設された「ベースアップ評価料」が、2026年度改定でさらに拡充される見込みです。
ベースアップ評価料とは、一定以上の職員賃金引き上げ計画を届け出た事業所に対し、診療報酬に加算を上乗せする仕組みです。加算分は全額を看護師・介護士・リハビリ職等の給与アップに充当することが義務付けられています。
具体的には以下のような区分と金額の変更がありました。
- 訪問看護ベースアップ評価料(Ⅰ):780円→1,050円
- 訪問看護ベースアップ評価料(Ⅱ)1~18:全区分で金額アップ
- 訪問看護ベースアップ評価料(Ⅱ)19~36:新たな区分が新設
このように従来のベースアップ評価料はすべて金額がアップしており、さらに新しい区分が新設されたことでさらに幅広い職員が賃上げのメリットを受けられるようになっています。
ほかにも以下のような拡充がありました。
届出手続きの簡素化
これまでベースアップ評価料を受け取るには既定の書類を提出する必要がありましたが、この書類の作成が非常に煩雑であり、病床規模の小さい医療機関では事務負担の方が大きいとして届出が以下のようにほとんどされておらずその効果は発揮されていませんでした。実際、訪問看護ベースアップ評価(Ⅰ)の届出割合は約43%で、うちベースアップ評価(Ⅱ)の届出割合は約7%のみでした。
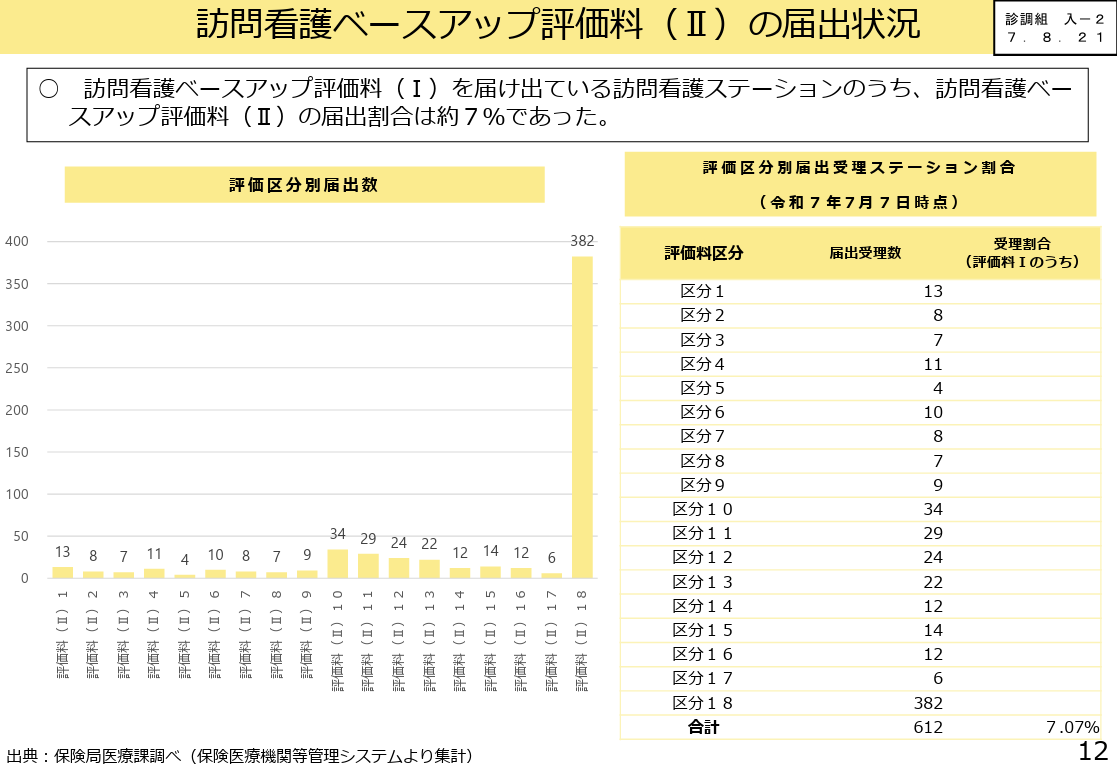
こうした状況ではベースアップ評価料の提出自体が行われないため、収入増加が見込めず賃金上昇を促せないとして、書類の簡素化が図られる予定です。

対象職種の拡大
さらにこれまでベースアップ評価料の対象職種は主に看護師のみであり、事務職員は対象外となっていました。しかし医療現場で働いている方すべての賃金上昇を図るべく、対象職種の拡大も見込まれています。
医療DX推進体制整備加算の要件変更
「医療DX推進体制整備加算」とはその名の通り、医療機関が医療DXを推進するための体制を整備した場合の評価として算定できる加算です。2024年度の改定で新設され、マイナンバーカードの保険証利用や電子処方箋システム導入状況に応じて、医科・歯科で1~6、調剤で1~3の区分加算が設定されています。
介護報酬改定でもICT・AI・IoTツールなどを活用した業務効率化は評価されており、国全体で推し進められています。診療報酬でも同様に「医療DXやICT連携を活用する医療機関・薬局の体制の評価」という基本方針のもと、2026年度の報酬改定では以下のような強化・拡充が予想されます。
- 電子処方箋の発行・共有体制の評価強化
- オンライン診療・遠隔モニタリングへのインセンティブ拡充
- 診療情報連携の活用状況の評価
訪問看護ステーションにおいても、ICTを活用した情報共有体制(電子カルテ、タブレット端末での記録、医療機関との情報連携システム等)を整備することで、加算取得の可能性が広がります。
訪問看護物価対応料・訪問看護遠隔診療補助料の新設
ほかにも以下のような賃金アップへの取り組みが新設されています。
訪問看護物価対応料
令和8〜9年度の物価上昇への段階的対応として、加算として物価対応料が新設されます。
訪問看護管理療養費を算定している利用者には「物価対応料1」として月初日60円・2日目以降20円、包括型訪問看護療養費を算定している利用者には「物価対応料2」として20円が加算されます。なお、令和9年6月以降は所定額の200%(それぞれ倍額)に引き上げられる予定です。
訪問看護遠隔診療補助料
「D to P with N」(医師・患者・看護職員によるオンライン診療)の適正推進を目的に、訪問看護遠隔診療補助料(2,650円/月1回) が新設されます。算定にあたっては主治医が緊急の診療が必要と判断した際に、看護職員が利用者宅を訪問してオンライン診療の補助を行った場合に算定できます。定期訪問とは別の訪問が対象で、同一日に訪問看護基本療養費等との併算定はできません。
包括型訪問看護療養費の新設
上記のような賃金アップへの取り組みとは別に、診療報酬の適正化を目指した取り組みも進んでいます。
まず一つ目の取り組みとして「包括型訪問看護療養費」が新設されました。高齢者住まい等に併設・隣接する訪問看護ステーションが、重症度の高い対象利用者(難病等・頻回訪問が必要な方)に対し、24時間体制で計画的・随時の頻回訪問看護を行った場合に、1日当たりで算定できる新たな報酬体系です。
これまで訪問看護療養費は「1回」当たりで算定されていましたが、今回の改定から「1日」当たりで算定されるようになります。そのため1日に複数回訪問を行った場合でも、それぞれの訪問時間は合算されて1日の提供時間として算出されます。
これにより1日に複数回訪問して収益を積み重ねていた事業所にとっては、収入に上限が生じる「頭打ち」になる可能性があります。従来の数回訪問による報酬積み上げを前提とした運営では事業所の収益がむしろマイナスになる可能性もあるため、事前に収支への影響をシミュレーションしたうえで今後の提供サービスの在り方を練り直しましょう。
包括型訪問看護療養費の報酬額は居住者数と訪問時間の組み合わせで決まり、例えば単一建物20人未満では30〜60分:7,010円、60〜90分:11,010円、90分以上:14,010円(緊急対応体制かつ平均120分以上の場合は15,510円)となります。
算定要件としては以下の通りです。
- 日中・夜間それぞれ1回以上の訪問の実施
- 訪問看護の実施時間が1日当たり60分以上の場合は1日3回以上の実施
- 看護職員(准看護師除く)による訪問を1日1回以上含める
- 訪問看護計画書を1日1回以上確認し、必要時に見直しを行う
- 訪問記録の電子化
- 夜間の看護職員常駐(利用者数に応じた人数配置)
などが求められています。
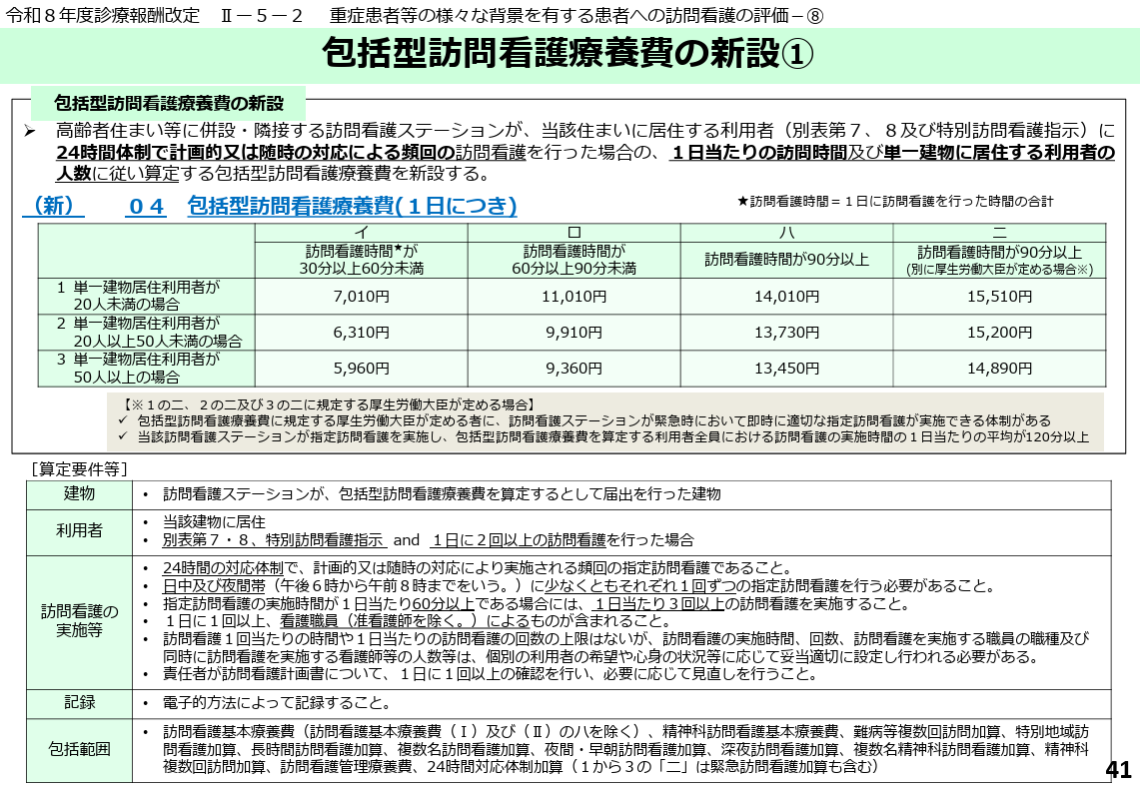
引用:令和8年度診療報酬改定について 【訪問看護ステーション向け】|厚生労働省
同一建物居住者への訪問看護の適正化
また、同一建物居住者への訪問看護について、1か月あたりの訪問日数や居住者数に応じたきめ細かな評価体系へ見直されます。この同一建物居住者への訪問看護の適正化は収益がマイナスになる可能性もあるため、必ず理解しておきましょう。
算定にあたっては、以下を注意しておきましょう。
- 訪問時間を訪問看護記録書へ記載しなければならない
- 30分以上の訪問が標準で20分未満の訪問は療養費を算定できない
- 前回訪問の提供終了から2時間未満で20〜30分未満の訪問を行う場合はそれらを合算して1回とみなす
- 同一敷地内の建物も「同一建物」として扱われる
加算面では、難病等複数回訪問加算・夜間早朝加算・深夜加算について、同一建物内で同日に算定する人数および月あたりの算定日数に応じた評価へ変更されます。同様に複数名訪問看護加算・複数名精神科訪問看護加算も、同一日・同一建物内の算定人数に応じた評価へ見直されます。
例えば、保健師や助産師または看護師の場合、同一日に2~9人の場合はこれまでと算定料は変わりませんが、10人~19人、20人~49人、50人以上という区分が新設されています。
こうした訪問時間の管理を厳格化したことや加算の細分化により、これまで以上に記録の精度向上と算定ルールの再確認が求められています。今のうちから正しく理解し、受け取れる金額をできるだけ減らさないように取り組みましょう。
改定に向けて訪問看護ステーションがすべき準備8つ
診療報酬改定は2026年6月から適用されるため、準備が遅れると収益が最大化できない可能性もあります。そのため今すぐに準備を進める必要があります。ここでは、スケジュールに沿った具体的な準備事項8つを解説します。
1. スケジュールを確認する
まず正確なスケジュールを把握することが重要です。特に届出の受付開始日やシステム改修期限を逃すと、6月からの算定に間に合わなくなる可能性があります。管理者はこれらの日程を十分に把握し、逆算して各準備作業の期限を設定しましょう。
2. 最新情報を収集する
改定内容は告示まで流動的であり、常に最新かつ正確な情報を収集する体制が必要です。厚生労働省の公式サイトでは、告示前から「中医協の審議会」や「診療報酬関連情報」などで改定の方向性が示されます。ほかにも訪問看護関連団体のサイトや介舟ファミリーでも最新情報について言及しています。
介舟ファミリーでは、法改正の最新動向をコラムにて毎月ご紹介しております。
複雑で変更の多い法改正について、介護・福祉事業所の皆様にわかりやすくお伝えしておりますので、ぜひブックマークやお気に入り登録をお願いいたします。
3. 必要な届出・書類を整備する
診療報酬改定では、新設される加算や要件が変更される加算について、改めて届出が必要になる場合があります。特に今回の改定で重要なのは、「ベースアップ評価料」の届出です。この届出を行わなければ、改定による増収メリットを十分に受けられません。届出様式についてはこちらで詳しく解説してありますので、ご覧ください。
また、医療DX推進体制整備加算は、今後の診療報酬体系の基盤となる重要な加算であり、算定要件を満たせるよう準備を進めるべきです。この機会にICTツールを導入して、DX推進に取り組みましょう。業務効率化につながるだけでなく、収入アップにつながるためぜひ実施すべきです。
4. 今使っているシステムを更新する
今回の診療報酬改定により、点数や算定ルールが変更されるため、レセプトコンピュータ(レセコン)のシステム更新が必須です。更新が遅れると、旧点数でレセプト請求してしまい、返戻や査定の原因となります。また、メーカーによっては改定対応の更新に別途費用が発生する場合もあるため、早めに契約内容を確認しておきましょう。あわせてリリース日や更新方法(自動アップデートか手動インストールか)も確認が必要です。
レセコンメーカーには以下を確認しておきましょう。
- 改定対応システムのリリース日
- システム更新の方法(自動/手動)
- 更新費用の有無
- 旧点数での請求誤りを防ぐ設定
5. 電子カルテ・記録システムも更新する
レセコンと連携している電子カルテや訪問記録システムも、改定に合わせた更新が必要です。新規加算を算定する際には、その算定根拠となる記録項目(例:専門性の高い処置を実施した記録、多職種連携の記録など)を電子カルテ上に残す必要があります。システムに記録項目が追加されていない場合、手書きでの対応が必要となり、業務効率が低下する恐れがあります。また、算定要件を満たしているかどうかをシステムが自動チェックする機能があれば、算定漏れを防ぐことができます。
更新準備はすぐにできない場合も多いため、できるだけ早めに準備を進めておきましょう。
6. スタッフへの周知を徹底する
診療報酬改定の内容をスタッフ全員が理解していなければ、算定漏れや記録の不備が発生してしまう恐れがあります。そのため管理者は改定の全体像から具体的な実務内容に基づく研修を早期に実施しましょう。
特に、看護師は訪問現場で加算要件を満たす行為を実施する当事者であるため、「何をすれば算定できるのか」を正確に理解しておく必要があります。また、事務職員はレセプト請求を担当するため、システム操作の変更点を確実に習得しなければなりません。それぞれの役割に応じた形でスタッフに周知できるように徹底しましょう。
7. 処遇改善計画を策定し、職場環境の改善に努める
今回の改定では賃金アップへの取り組みが多く実施されており、これまでにない人材不足解消へのチャンスです。そのためこの機会に処遇改善計画の策定や職員の賃金体系の見直しにも取り組むことをおすすめします。特にキャリアパス制度の整備・周知や処遇改善加算の要件である職場環境の改善を進めることで、働きやすい環境を実現できれば、スタッフのモチベーションが高まり定着率向上につながります。さらに処遇改善加算の要件を満たせば事業所の収益にも貢献できます。
ただ、処遇改善計画の策定や職場環境の改善には準備に一定の時間を要するため、今から計画的に進めておきましょう。
8. 収益へのシミュレーションをしておく
診療報酬改定による増収の恩恵は、事業所ごとに大きく異なります。医療保険と介護保険の利用者比率、現在算定している加算の種類、訪問件数などによって、増収額が変わってきます。告示後、速やかに自事業所の実績データを基にシミュレーションを行い、改定後の収益を予測しておきましょう。この試算結果を基に、賃上げの実施可能額や新規投資の判断を行います。楽観的な見積もりではなく、現実的かつ具体的な予測を前提に試算することをおすすめします。
診療報酬改定については今後も情報を収集し正しい選択を
2026年度診療報酬改定は、本体部分+3.09%という30年ぶりの大幅プラス改定となりました。この改定は、物価高騰と人材確保難に苦しむ医療現場には大きな支援となります。訪問看護ステーションにとっては、医療保険適用分での増収とベースアップ評価料の拡充などによる賃上げの原資確保が見込めるため、大きなメリットとなるでしょう。
今回の報酬改定について今すぐ取り組むべきこととしては、まず最新情報を常に収集し続けましょう。そして報酬改定のメリットを最大化するべくベースアップ評価料やDX推進に取り組み、加算をできるだけ多く算定できるような体制・環境づくりに努めましょう。
今回の改定を機に、賃上げによる人材確保やICT・DX投資による業務効率化に期待されています。自事業所でもその期待が現実となるように今からでも取り組みを進めていきましょう。


